Наибольший риск тяжелого течения заболевания и смерти от COVID-19 имеют пожилые люди и лица с сопутствующей патологией, такой как гипертоническая болезнь, хронические заболевания легких и рак. Ограниченные данные свидетельствуют, что у детей клинические проявления инфекции SARS-Cov-2 обычно менее выражены, чем у взрослых, хотя некоторые также нуждаются в госпитализации и интенсивной терапии. Меньше случаев регистрируют среди новорожденных, а в тех, в кого подтвердили COVID-19, обычно наблюдают легкую форму инфекции.
Однако в последнее время появляются сообщения из Европы и Северной Америки, описывающих случаи мультисистемного воспалительного заболевания среди детей и подростков с некоторыми проявлениями, подобными болезни Кавасаки и синдрома токсического шока, которые нуждались в госпитализации в отделение интенсивной терапии.
Болезнь Кавасаки — это острое заболевание, характеризующееся повышением температуры тела и васкулитом, что поражает артерии среднего размера, в том числе коронарные. В сообщениях о таких случаях описывали острое заболевание с гипервоспалительным синдромом (так называемый цитокиновый шторм), который приводил к полиорганной недостаточности. Большинство пациентов были серопозитивными по COVID-19.
Сейчас связь между COVID-19 и гипервоспалением у детей является лишь вероятной, но до конца не подтвержденной гипотезой. Достоверно известно лишь то, что это состояние не является результатом поражения легких вирусом. Эта патология уже получила предварительное название — педиатрический мультисистемный воспалительный синдром.
Сейчас существует острая потребность в стандартизированных данных о клинических проявлений, тяжести, эпидемиологии и прогноза. Но Всемирная организация здравоохранения (ВОЗ) и Королевский колледж педиатрии и детского здоровья уже создали предыдущие определения мультисистемного воспалительного синдрома детей и подростков, или педиатрического мультисистемного воспалительного синдрома. В дальнейшем при появлении новых данных информация будет обновляться.
По данным ВОЗ, мультисистемное воспалительное расстройство у детей и подростков диагностируют у лиц в возрасте 0-19 лет с лихорадкой ≥ 3 дней
И наличием не менее 2 из следующих признаков:
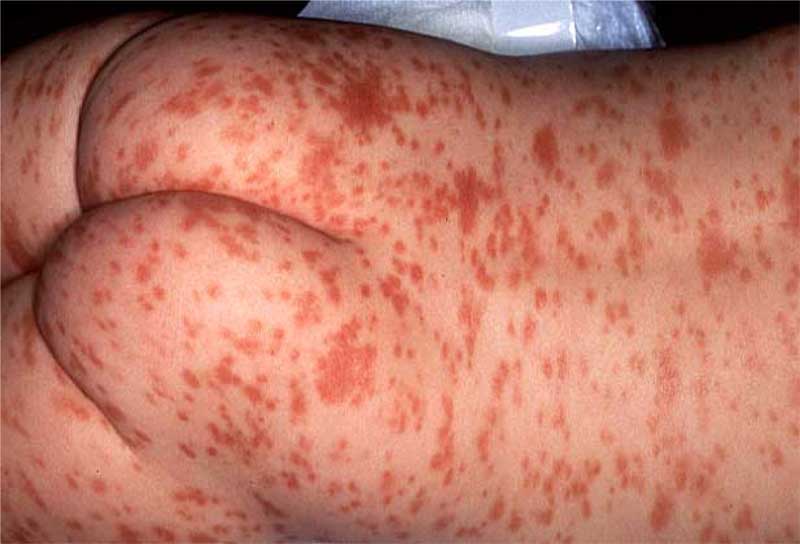
- сыпь, или двусторонний негнойный конъюнктивит, или признаки воспаления слизистых оболочек или кожи (полость рта, кисти и ступни)
- гипотензия или шок
- признаки нарушения со стороны миокарда, перикардита, вальвулита, коронарной патологии (в том числе эхокардиографические находки или повышенный уровень тропонина / мозгового натрийуретического пептида)
- признаки коагулопатии (протромбиновое время, активированное частичное тромбопластиновое время, повышенный d-димер)
- острые симптомы со стороны пищеварительного тракта (диарея, рвота, боль в животе).
И повышенными маркерами воспаления (СОЭ, С-реактивный белок (СРБ), прокальцитонин).
И при отсутствии других инфекционных причин развития воспаления (исключен бактериальный сепсис, синдром токсического шока стафилококкового или стрептококкового генеза).
И в случае подтверждения COVID-19 (положительные результаты полимеразной цепной реакции (ПЦР), серологических исследований или антигенного теста) или возможен контакт с пациентом с COVID-19.
Определение Королевского колледжа педиатрии и детского здоровья:
- Ребенок, который имеет устойчивую лихорадку, воспаление (нейтрофилия, повышенный уровень СРБ и лимфопения) и признаки дисфункции одного или многих органов (шок, сердечные, дыхательные, почечные или неврологические расстройства) с дополнительными признаками (см. Перечень в разделе «Диагностические критерии »). Сюда могут входить дети, симптомы которых частично или полностью отвечают критериям болезни Кавасаки.
- Исключение любой другой микробной причины, в том числе бактериального сепсиса, синдрома токсического шока стафилококкового или стрептококкового генеза, инфекций, связанных с миокардитом, например, энтеровирусной инфекции (из-за ожидания результатов этих исследований не должна откладываться консультация узкого специалиста).
- ПЦР-тестирование на SARS-CoV-2 может быть положительным или отрицательным.
Диагностические критерии Королевского колледжа педиатрии и детского здоровья
Клинические
Всегда :
- стойкая лихорадка> 38,5 ° C.
В подавляющем большинстве случаев:
- потребность в ингаляции кислорода;
- гипотензия.
В некоторых случаях:
- боль в животе
- спутанность сознания;
- конъюнктивит
- кашель;
- диарея
- головная боль;
- лимфаденопатия;
- изменения со стороны слизистых оболочек
- отек шеи;
- сыпь,
- респираторные симптомы;
- боль в горле;
- отек ладоней и стоп;
- синкопальное состояние;
- рвота.
Лабораторно
Во всех случаях:
- нарушение уровня фибриногена;
- отсутствие потенциальных возбудителей (кроме SARS-CoV-2)
- повышенный уровень СРБ;
- повышенный уровень D-димера;
- повышенный уровень ферритина;
- гипоальбуминемия;
- лимфопения;
- нейтрофилия в большинстве, однако в некоторых возможен нормальный уровень нейтрофилов.
В некоторых случаях:
- острое поражение почек
- анемия
- коагулопатии;
- повышенный уровень IL-10, IL-6 (если возможно определить) *;
- нейтрофилия;
- протеинурия
- повышенный уровень КФК;
- повышенный уровень лактатдегидрогеназы;
- повышенный уровень триглицеридов;
- повышенный уровень тропонинов;
- тромбоцитопения
- повышенный уровень трансаминаз.
* Если это исследование недоступно, косвенным показателем уровня IL-6 может быть СРБ.
На визуализационных обследованиях и ЭКГ:
- эхокардиография и ЭКГ: миокардит, вальвулит, перикардиальный выпот, расширение коронарной артерии
- рентгенография органов грудной клетки: пятнистые симметричные инфильтраты, плевральный выпот;
- УЗИ органов брюшной полости: колит, илеит, лимфаденопатия, асцит, гепатоспленомегалия;
- компьютерная томография (КТ) органов грудной клетки: как и на рентгенографии, а также аномалии коронарных сосудов (на КТ с контрастом).
Ведение пациентов с педиатрическим мультисистемным воспалительным расстройством
исходное ведения
- Надеть соответствующие средства индивидуальной защиты.
- Эмпирически назначить антибиотики в соответствии с местными протоколами по ведению сепсиса и принять культуру крови.
- Взять кровь для определения показателей, приведенных на панели.
- Вызвать анестезиолога-реаниматолога на консультацию и при необходимости перевести пациента в педиатрическое отделение интенсивной терапии.
- Ухудшение состояния может быть быстрым.
- Мониторинг сатурации, ЭКГ и артериального давления.
- Раннее снятие ЭКГ в 12 отведениях, эхокардиография, если возможно.
- Искать мультисистемное поражения (печень, почки, ЦНС).
- Мазки и культуру крови нужно брать на анализ в начале иммуномодулирующей терапии.
- Рассмотреть раннее введение внутривенного иммуноглобулина и аспирина в случае соответствия критериям болезни Кавасаки.
- Рассмотреть введение внутривенного иммуноглобулина в случае соответствия критериям синдрома токсического шока.
- При подозрении на привлечение миокарда (повышение уровня тропонина I / изменения на ЭКГ или на эхокардиографии) перевести ребенка в кардиологический исторический центр, где ее продолжит наблюдать врач-инфекционист / иммунолог.
мониторирование
- Ежечасное оценка по PEWS (Pediatric Early Warning Score — педиатрическая шкала ранних угрожающих признаков), что помогает заблаговременно выявить педиатрических пациентов, имеющих риск ухудшения состояния, к его стабилизации в течение длительного времени (> 12 ч).
- Мониторирование признаков респираторного и сердечно-сосудистого ухудшения.
- Мониторирование клинических признаков прогрессирования воспаления:
- усиление лихорадки;
- ухудшение со стороны сердечно-сосудистой системы;
- ухудшение симптомов со стороны пищеварительного тракта
- нарастания гепатоспленомегалии или лимфаденопатии;
- распространение сыпи;
- ухудшение неврологических симптомов
- повышение уровня лабораторных маркеров воспаления;
- уменьшение количества клеток крови
- подъем уровня ферритина;
- внезапно низкая СОЭ или ее снижение;
- повышение уровня фибриногена или внезапное его падения;
- повышение уровня АЛТ, АСТ или ЛДГ;
- повышение уровня триглицеридов;
- повышение уровня D-димера;
- низкий уровень сывороточного натрия и ухудшение функции почек.
Лечение
- Ранняя консультация с анестезиологом-реаниматологом, детским врачом-инфекционистом / иммунологом / ревматологом.
- Все дети должны получать лечение как в случае подозрения COVID-19.
- Лечение должно проводиться в соответствии с местными протоколами по лечению подтвержденного COVID-19 или подозрения на COVID-19, а также протоколов эмпирической или таргетной антибиотикотерапии.
- Для заболевания легкой или средней степени тяжести рекомендуется только симптоматическая терапия.
- Если наблюдается ухудшение состояния или тяжелое заболевание, необходимо перевести ребенка в педиатрическое отделение интенсивной терапии.
- Антивирусное лечение можно применять исключительно в рамках клинического исследования, если такие проводят на базе отделения.
- Иммуномодулирующею терапию следует назначать, консультируясь в каждом отдельном случае с детским врачом-инфекционистом или другим специалистом, который имеет соответствующий опыт (иммунологом, ревматологом, гематологом).
Сейчас мультисистемное воспалительное расстройство у детей и подростков только начинают исследовать, поэтому необходимо собрать как можно больше сообщений о таких случаях. Для этого ВОЗ создала платформу для сбора стандартизированных анонимных клинических данных по COVID-19.
Эти данные можно прислать в виде «Формы сообщения о вероятном случай мультисистемного воспалительного синдрома у детей и подростков» (Сase report form for suspected cases of Multisystem inflammatory syndrome (MIS) in children and adolescents temporally related to COVID-19) на адрес электронной почты COVID_ClinPlatform @ who.int.
Каждая форма состоит из двух модулей: модуль 1 заполняется в случае подозрения на мультисистемный воспалительный синдром, а результаты обследования соответствуют определению (см. Выше); модуль 2 заполняется после выписки или смерти.